La riabilitazione flebolinfologica
La riabilitazione flebolinfologica è un ambito specialistico dedicato alla valutazione, al trattamento e alla gestione delle principali alterazioni del sistema linfatico e venoso, con particolare attenzione alle forme di:
- linfedema primario
- secondario
- lipedema
- lipolinfedema ed edemi correlati a condizioni sistemiche.
Questo intervento si basa su metodologie mirate, percorsi progressivi e tecniche specifiche che permettono di migliorare la funzionalità dei tessuti, favorire il drenaggio dei liquidi e ridurre le sensazioni di pesantezza o gonfiore degli arti.
Grazie a una valutazione accurata e a strategie riabilitative calibrate sulle esigenze della persona, la riabilitazione flebolinfologica rappresenta un supporto fondamentale per migliorare la qualità della vita e prevenire un peggioramento delle alterazioni circolatorie.
Valutazione flebolinfologica e inquadramento clinico
La prima fase del percorso consiste in una valutazione approfondita che permette di distinguere le diverse forme di alterazione linfatica e venosa. Attraverso un’analisi clinica dettagliata, osservazione del volume degli arti, storia della condizione e risposta dei tessuti alla pressione, è possibile definire quale tipologia di edema o linfedema è presente e quale percorso terapeutico è più indicato.
Linfedema primario
Il linfedema primario è legato a una condizione congenita o genetica che comporta un’alterazione della struttura o del funzionamento della rete linfatica. I sintomi possono manifestarsi anche molti anni dopo la nascita, nonostante l’alterazione sia presente fin dall’origine. La riabilitazione si orienta a migliorare il drenaggio dei liquidi, ridurre il volume degli arti e sostenere il funzionamento del sistema linfatico residuo.
Linfedema secondario
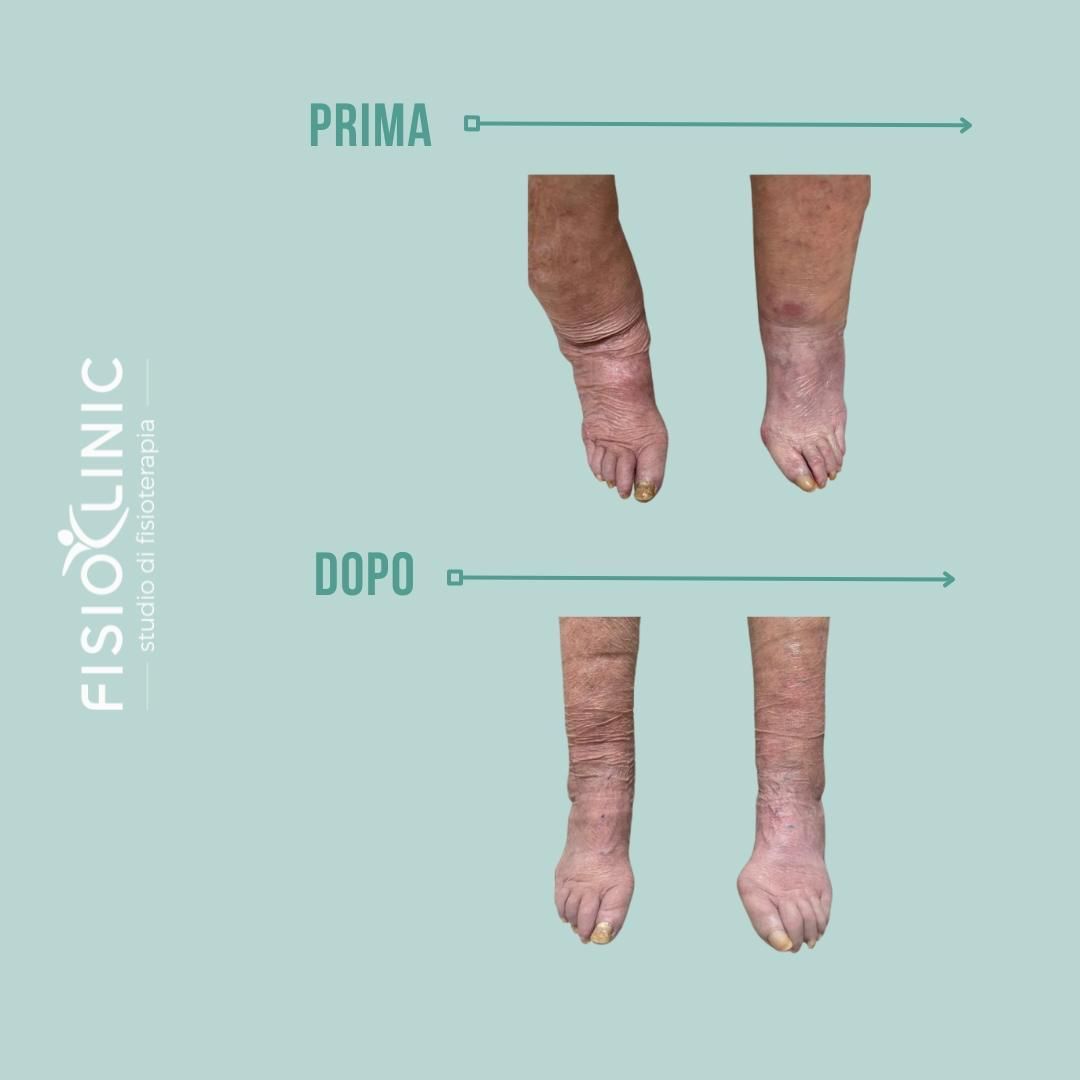
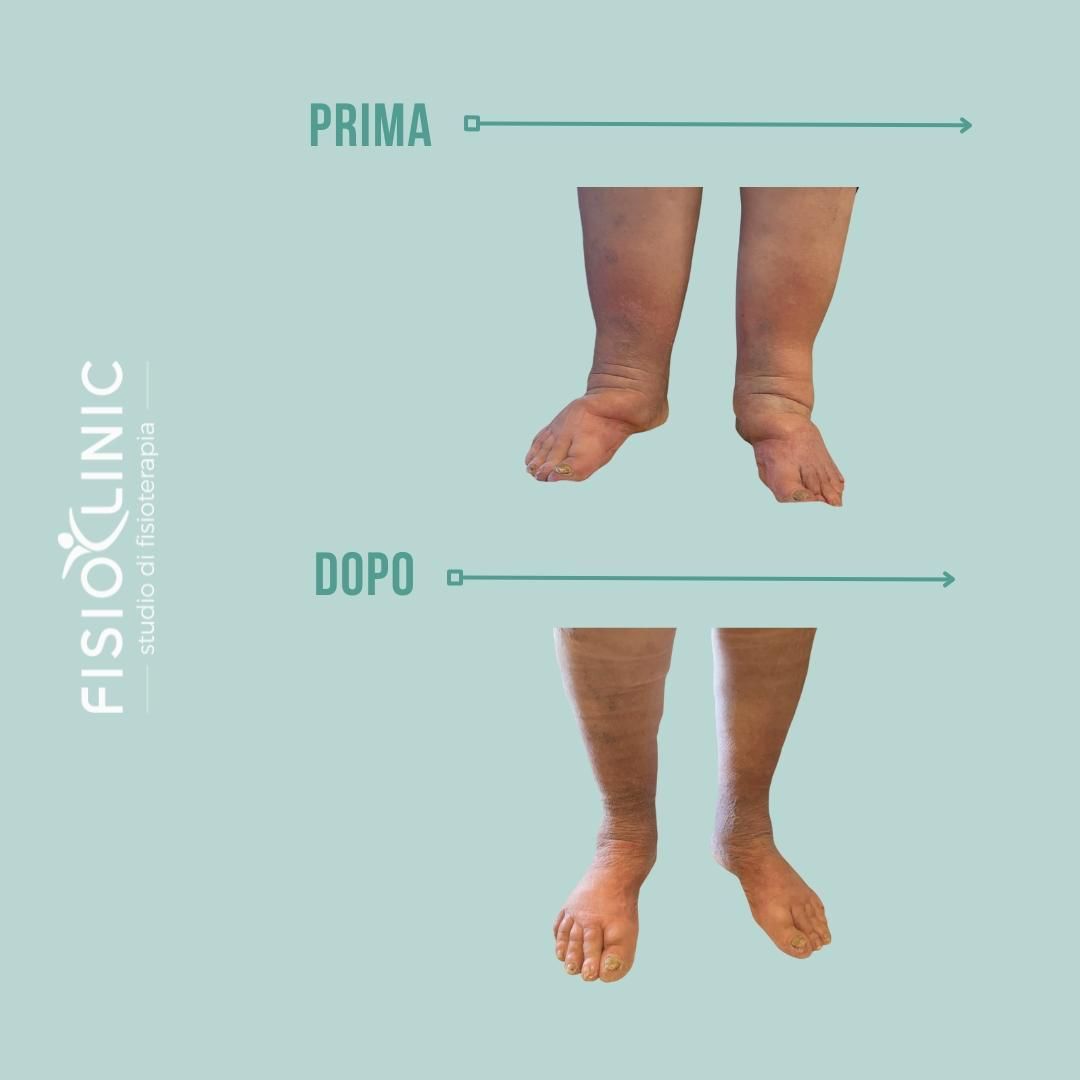
Il linfedema secondario è più comune e può derivare da interventi chirurgici, traumi, infezioni o condizioni che compromettono la normale circolazione linfatica.
In questi casi la terapia ha l’obiettivo di ridurre l’edema, migliorare la funzionalità dei tessuti e supportare la gestione a lungo termine, con strategie personalizzate e monitoraggio costante.
Lipedema e lipolinfedema
Il lipedema è una sindrome cronica caratterizzata da un accumulo simmetrico di tessuto adiposo soprattutto agli arti inferiori. Nel tempo può evolvere in lipolinfedema, coinvolgendo anche la rete linfatica. La riabilitazione flebolinfologica aiuta a migliorare il microcircolo, evitare peggioramenti e sostenere la funzionalità del sistema linfatico, riducendo la sensazione di pesantezza, avvalendosi del bendaggio multistrato e dell'uso dell'applicazione delle onde d'urto.
Ritenzione idrica
La ritenzione idrica si manifesta come un accumulo di liquidi negli spazi intercellulari, spesso localizzato in addome, cosce e glutei.
È legata a un’alterazione del sistema venoso e linfatico.
Il percorso flebolinfologico interviene migliorando il drenaggio, favorendo la mobilità dei fluidi e fornendo indicazioni utili a gestire i fattori predisponenti.
Flebedema
Si tratta di edemi correlati a insufficienza venosa cronica, gravidanza o sovrappeso. Il trattamento include tecniche specifiche di mobilizzazione dei fluidi, esercizio terapeutico e strategie di prevenzione.
Edema post-interveno o correlato a malattie
Alcuni edemi compaiono dopo interventi chirurgici o in presenza di alterazioni sistemiche. La riabilitazione contribuisce a migliorare il drenaggio e a favorire un recupero graduale della funzione.
Linfedema primario e secondario
Il linfedema è una condizione caratterizzata da un accumulo anomalo di liquidi nei tessuti e può essere distinto in linfedema primario e linfedema secondario, in base alla sua origine.
Il linfedema primario ha una causa ereditaria o congenita ed è legato a un’alterazione anatomica o funzionale del sistema linfatico presente fin dalla nascita. In questi casi, i vasi linfatici non sono completamente sviluppati o non funzionano correttamente, anche se i sintomi possono manifestarsi solo dopo molti anni.
Il linfedema secondario, o acquisito, è invece la forma più comune e si sviluppa a seguito di un danno al sistema linfatico, che può coinvolgere i vasi linfatici e/o i linfonodi. Tale danno può derivare da interventi chirurgici, in particolare quelli che prevedono la rimozione dei linfonodi, da traumi importanti, ustioni o ferite gravi. Anche le terapie oncologiche, come radioterapia e chemioterapia, così come la presenza stessa di un tumore, possono compromettere il normale drenaggio linfatico. Altri fattori che possono contribuire all’insorgenza o all’aggravamento del linfedema sono infezioni cutanee o dei canali linfatici, come linfangite, erisipela, l’obesità severa e l’insufficienza venosa cronica.
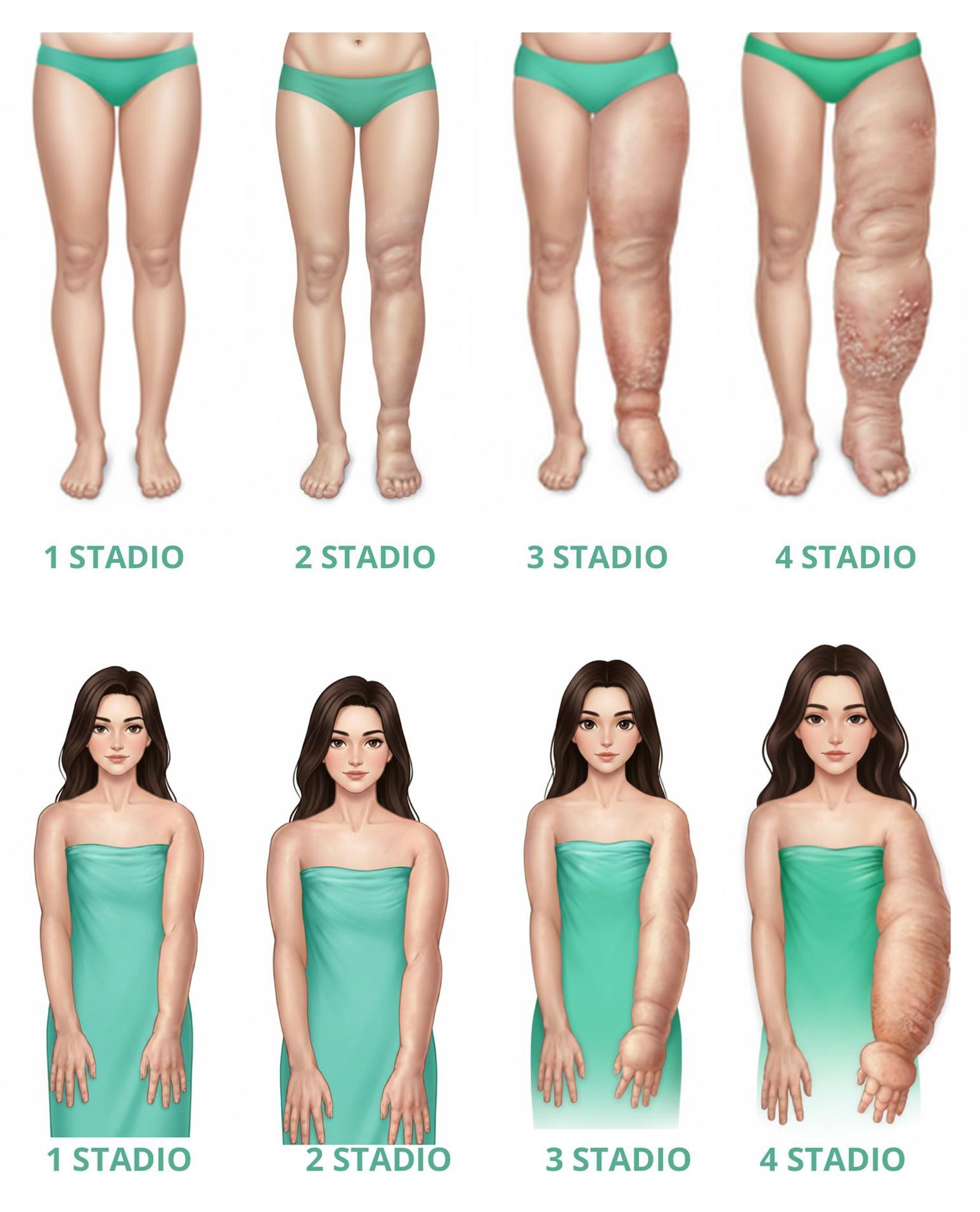
Stadi del linfedema
Il linfedema evolve progressivamente nel tempo e viene generalmente classificato in quattro stadi, in base alla gravità dei sintomi e alle modificazioni dei tessuti.
Nello stadio 0, detto anche stadio latente, il trasporto linfatico è già compromesso, ma il gonfiore non è ancora visibile. Possono essere presenti lievi alterazioni del fluido tissutale e sensazioni soggettive come pesantezza o tensione. Questa fase può durare mesi o anni prima che l’edema diventi clinicamente evidente.
Lo stadio I è caratterizzato dalla comparsa di gonfiore che tende a ridursi sollevando l’arto interessato. Alla pressione delle dita sulla zona edematosa si forma una fossetta che scompare con l’elevazione dell’arto, un segno noto come “pitting”.
Nel stadio II, il gonfiore diventa più persistente e raramente si riduce con il solo sollevamento dell’arto. Il pitting è generalmente presente, ma nelle fasi più avanzate dello stadio II può ridursi o scomparire a causa dello sviluppo di fibrosi e di un aumento del tessuto adiposo sottocutaneo.
Lo stadio III, noto come elefantiasi linfostatica, rappresenta la fase più avanzata della malattia. In questo stadio il pitting è spesso assente e si osservano importanti cambiamenti della pelle, come ispessimento, alterazioni della struttura cutanea, crescita eccessiva dei tessuti, deposito di grasso e fibrosi marcata. Queste modificazioni compromettono in modo significativo la funzionalità dell’arto e la qualità della vita.
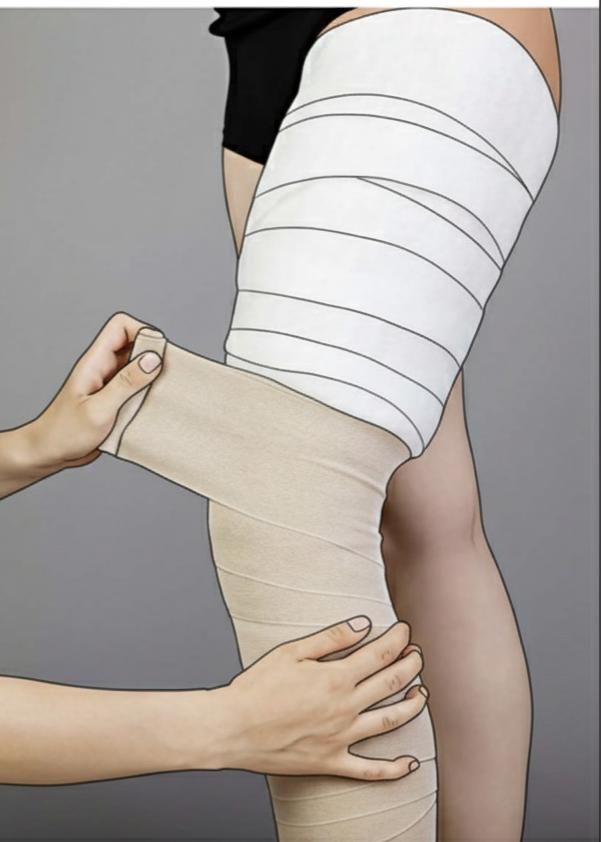
Il ruolo fondamentale della compressione nel linfedema
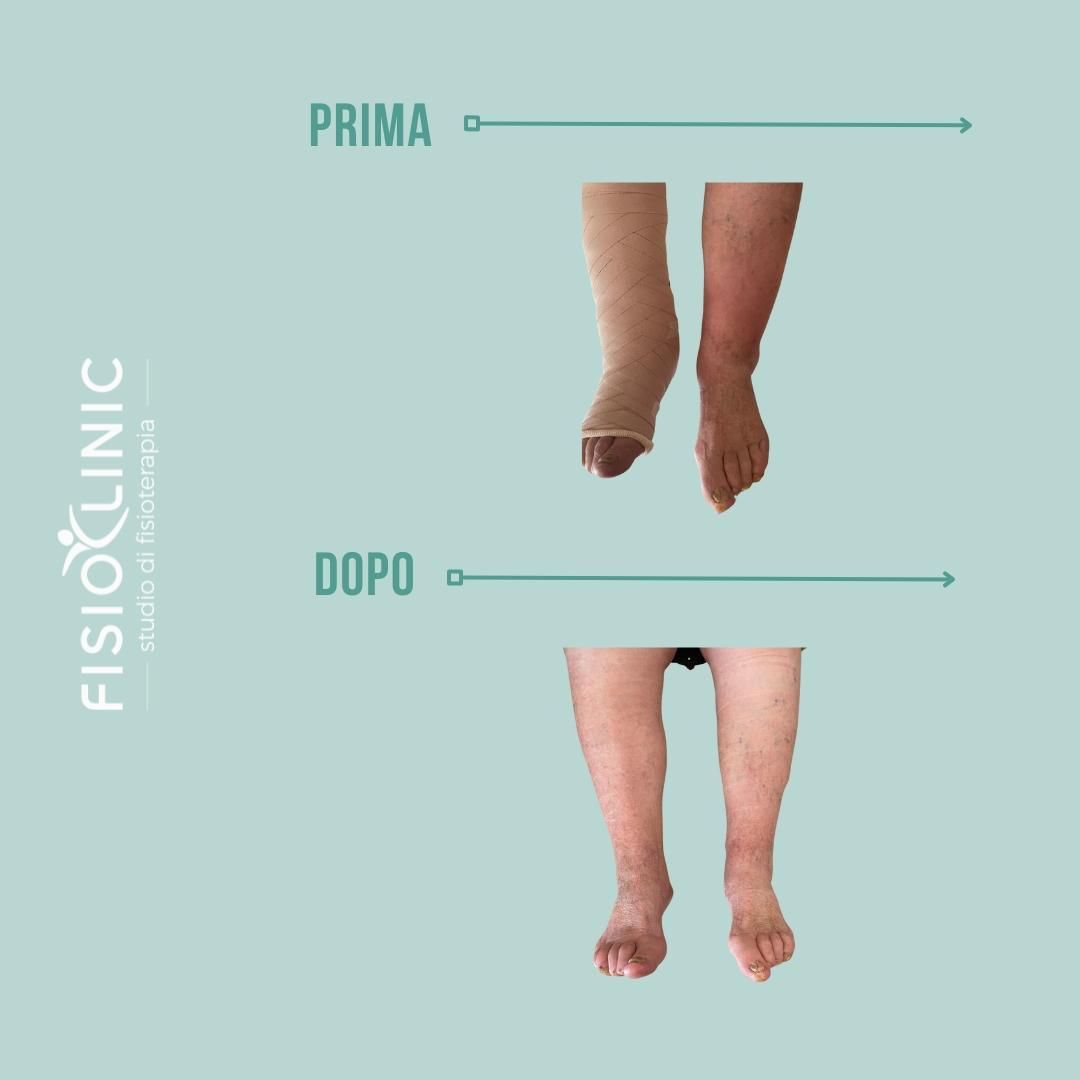
La terapia compressiva è un pilastro fondamentale nella gestione del linfedema, poiché favorisce la riduzione del volume degli arti e il mantenimento dei risultati nel tempo. Nelle fasi iniziali della terapia decongestiva complessa vengono utilizzati bendaggi multistrato anelastici, indicati anche nei casi più complessi, mentre nella fase di mantenimento si ricorre principalmente a calze compressive a trama piatta. Le fasciature regolabili consentono di adattare la compressione alle variazioni dell’arto, mentre le calze a trama circolare sono indicate solo nelle fasi molto precoci.
La cura della pelle è essenziale perché il ristagno linfatico riduce le difese locali e aumenta il rischio di infezioni. Una corretta igiene quotidiana, l’idratazione costante e il controllo della cute aiutano a preservarne l’integrità e a prevenire complicanze infiammatorie.
L’attività fisica supporta il drenaggio linfatico grazie all’attivazione della pompa muscolare. Movimenti semplici e regolari, associati alla compressione, come camminare, andare in bicicletta o praticare attività dolci, contribuiscono a contenere l’edema e a migliorare la funzionalità e il benessere generale.
I percorsi riabilitativi prevedono l’uso coordinato di diverse metodiche, scelte in base al quadro clinico:
Tecniche manuali mirate al drenaggio dei fluidi
Protocollo decongestivo per la riduzione del volume dell’arto
Educazione comportamentale per la gestione quotidiana dell’edema
Esercizio terapeutico finalizzato al sostegno della pompa muscolare
Monitoraggio nel tempo per prevenire ricadute o peggioramenti
Tecniche e interventi nella riabilitazione flebolinfologica
Questo approccio integrato consente di ottenere un miglioramento progressivo e duraturo, rispettando la fisiologia dei tessuti e i tempi di risposta individuali.
Un programma completo di riabilitazione flebolinfologica permette di ridurre l’edema e migliorare la funzionalità dell’arto, favorire il microcircolo e il drenaggio linfatico, alleviare la sensazione di pesantezza o tensione, prevenire complicanze legate a patologie linfatiche o venose e favorire una maggiore autonomia nella gestione quotidiana. L’obiettivo è accompagnare la persona verso un miglioramento globale, stabile e compatibile con il proprio stile di vita.
Di seguito, tutti i trattamenti di riabilitazione flebolinfologica eseguiti con professionalità e competenza presso Fisioclinic.
Come si manifesta e le cause
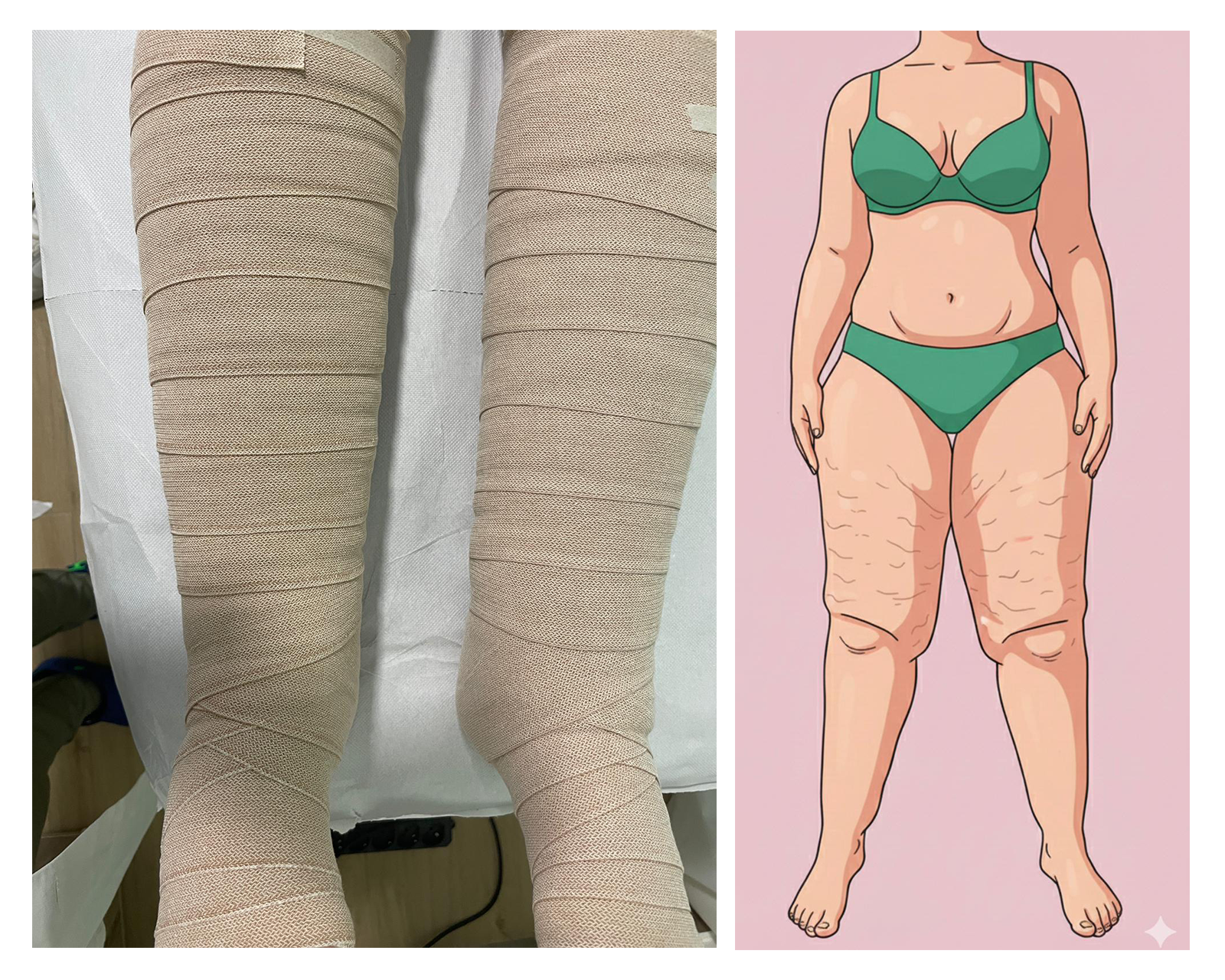
Il lipedema si manifesta con un accumulo simmetrico di tessuto adiposo patologico che interessa principalmente gambe e fianchi e, in alcuni casi, anche le braccia, risparmiando però mani e piedi. Questa caratteristica, nota come segno del “calzino” o del “polsino”, rappresenta un elemento distintivo della patologia. Le persone affette riferiscono spesso dolore al tatto, una sensazione costante di pesantezza e una marcata facilità alla formazione di lividi, dovuta alla fragilità capillare. Un aspetto rilevante del lipedema è che il tessuto adiposo coinvolto non risponde in modo significativo né a diete ipocaloriche né all’attività fisica generica, rendendo difficile la gestione del peso nelle aree interessate.
Le cause del lipedema sono multifattoriali e comprendono una predisposizione genetica, spesso evidenziata dalla presenza di più casi all’interno della stessa famiglia. Un ruolo importante è svolto anche dagli squilibri ormonali, motivo per cui la patologia tende a comparire o peggiorare in fasi specifiche della vita come la pubertà, la gravidanza o la menopausa. La sedentarietà e il sovrappeso non rappresentano cause dirette del lipedema, ma possono contribuire ad aggravare i sintomi e la progressione della malattia. È importante sottolineare che l’obesità non è la causa del lipedema, sebbene la sua presenza possa complicarne il quadro clinico.
Il trattamento del lipedema si basa su strategie integrate finalizzate al controllo dei sintomi e al miglioramento della qualità di vita. La terapia compressiva aiuta a contenere il dolore e la sensazione di pesantezza. Un’alimentazione antinfiammatoria, spesso a basso contenuto di carboidrati, può contribuire a ridurre l’infiammazione sistemica, mentre un programma di allenamento personalizzato supporta la funzionalità e il mantenimento della mobilità. Nei casi più avanzati, quando le terapie conservative non risultano sufficienti, può essere presa in considerazione la liposuzione come opzione terapeutica mirata.
Classificazione e caratteristiche cliniche del lipedema
L’attuale classificazione del lipedema non è considerata del tutto sufficiente a descrivere la complessità della patologia. Oggi il lipedema viene distinto in base alla distribuzione degli accumuli adiposi sul corpo, al loro volume visibile e alla conformazione del tessuto, ma questi criteri non riflettono sempre la reale estensione del tessuto patologico. Per questo motivo il sistema classificativo è ancora in fase di revisione e viene spesso affiancato da valutazioni cliniche aggiuntive.
Il dolore rappresenta uno dei segni più caratteristici del lipedema, pur non essendo esclusivo della malattia, e può comparire in qualsiasi fase. Sono inoltre frequenti la fragilità capillare con comparsa di lividi, la ridotta elasticità della pelle, le alterazioni della sensibilità e, in alcuni casi, difficoltà motorie, indipendentemente dalla classificazione formale.
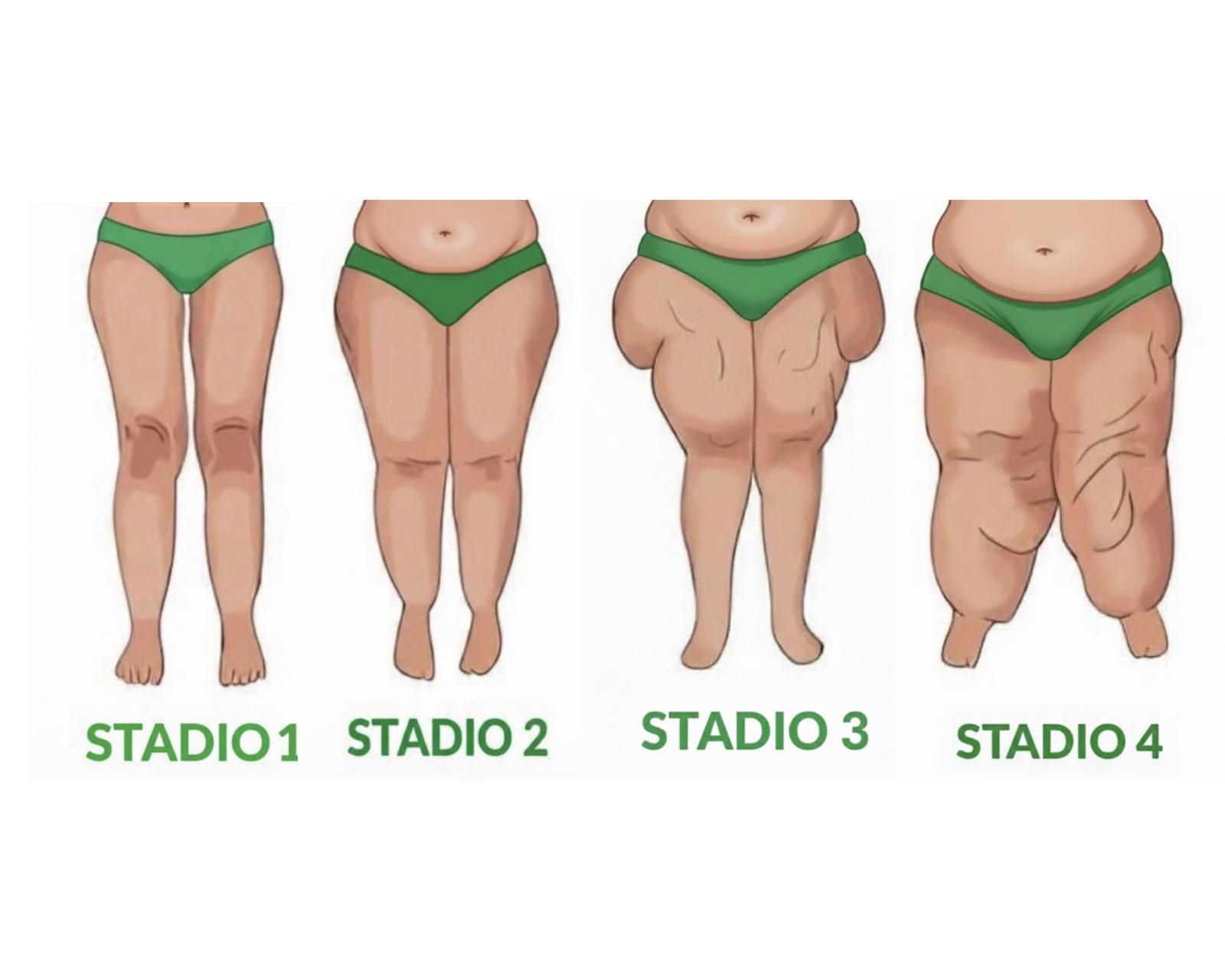
Gli stadi del lipedema
Il lipedema viene comunemente suddiviso in tre stadi clinici, basati sull’aspetto del tessuto adiposo. Nello stadio 1 la pelle appare liscia, ma al tatto sono presenti piccole nodularità. Lo stadio 2 è caratterizzato da un aspetto cutaneo irregolare, spesso definito “a buccia d’arancia”, con ispessimento del sottocute. Nello stadio 3 il tessuto assume un aspetto disomogeneo “a materasso”, con macronodularità evidenti.
In alcune classificazioni precedenti veniva incluso anche un cosiddetto stadio 4, il lipolinfedema, oggi riconosciuto dall’Organizzazione Mondiale della Sanità come una condizione distinta, classificata come linfedema secondario e non come una forma più grave di lipedema. Il linfedema può infatti svilupparsi in persone con lipedema indipendentemente dallo stadio e richiede una gestione specifica.
È importante sottolineare che la stadiazione non riflette la gravità della malattia, poiché si basa esclusivamente sul volume degli accumuli adiposi e non considera elementi fondamentali come il dolore e le limitazioni funzionali, che possono essere presenti anche nelle fasi iniziali.